杨剑文医生的科普号
- 精选 晕厥诊治6问6答
晕厥是指大脑短暂低灌注引起的一过性意识丧失(Transient loss of consciousness,TLOC),其特征为突发、短暂、一过性,可自行完全恢复。非大脑低灌注引起的短暂意识丧失不属于晕厥范畴。 (一)关于晕厥定义 1. 晕厥一定伴有意识丧失:晕厥时一定伴有意识丧失,如通过病史采集,确定患者意识清楚,或仅为跌倒而不伴有意识丧失,可除外晕厥。 2. 晕厥伴有肌张力丧失:晕厥时伴有肌张力丧失,患者常不能维持站立姿势,而发生跌倒,甚至会发生严重摔伤。反之不然,肌张力丧失时不一定是晕厥,如低钾性周期性麻痹。 3. 晕厥时意识丧失是短暂的:晕厥时意识丧失常发作迅速,可伴有前驱症状,意识丧失的时间是短暂的,常短于 5 分钟。长时间的意识丧失叫做昏迷,而不能称之为晕厥。 4. 晕厥可自行恢复:晕厥导致的短暂意识丧失,患者可自行恢复,常为完全恢复,如室颤等恶性心律失常导致的意识丧失,经人工心肺复苏才能恢复,叫做猝死生还,而不是晕厥。 5. 晕厥的本质是短暂的大脑低灌注:一定由短暂的大脑低灌注导致的短暂意识丧失才是晕厥,而由其他原因导致的短暂的意识丧失,如癫痫、脑震荡等,不能称之为晕厥。 (二)如何诊断晕厥? 临床中我们常常碰到的情况是患者自述发生「晕厥」,其客观临床事件仅为「跌倒发作」,是否伴有意识丧失,意识丧失长短,有何前驱症状,尚需进一步鉴别。我们该如何一步步从「跌倒发作」诊断为晕厥呢? 1. 首先判断是否有意识丧失:如没有意识丧失,仅为「跌倒发作」,伴有低血钾和周期性发作的特点,结合病史可诊断为低钾性周期性麻痹,如伴有头晕、共济失调的特点,可能诊断为脑血管病或后循环系统的 TIA。如确定为意识丧失,进入下一步。 2. 确定意识丧失的长短:如为长时间的意识丧失,长达数小时甚至数天,为昏迷。如为短暂的意识丧失,进入下一步。 3. 意识丧失是否伴有外伤:如伴有外伤,如头部外伤等,考虑意识丧失由脑震荡等导致,而非晕厥。除外外伤因素,可进入下一步。 4. 意识丧失是否由短暂性脑供血不足引起:经过以上步骤,我们已确定了意识丧失是由非外伤因素导致的短暂的意识丧失,如后面确定了意识丧失的原因是短暂性脑供血不足引起,则为晕厥。如不是由短暂性脑供血不足引起,可能包括脑电活动异常导致的癫痫,后循环缺血导致的 TIA,睡眠障碍导致的发作性睡病,心理因素导致的假性晕厥等。 (三)晕厥如何进行分类? 1. 神经介导性晕厥: (1)血管迷走性晕厥:多见于瘦弱体格的青少年。诱因包括长时间站立、情绪激动、恐慌、疼痛等。尤其易发生在闷热的车厢、浴室等。(2)情境性晕厥:咳嗽、喷嚏、胃肠道刺激、排尿、大笑等诱发的晕厥。(3)颈动脉高敏感综合征:多见于 40 岁以上男性,常因衣领过紧、转头等动作诱发晕厥。 2. 体位性低血压: 发生于体位改变时,由坐位变为站立位,血液因重力作用分布于下肢,自主神经功能障碍,不能做出适应,出现血压过低导致晕厥。可分为如下几型: (1)原发性:属神经退行性疾病,如多系统萎缩、帕金森等。 (2)继发性:可见于糖尿病、淀粉样变性。 (3)药物性:最常见的类型,尤其多见于应用降压药、利尿药的老年人。 3. 心源性晕厥: (1)心血管异常:如冠状动脉粥样硬化性心脏病导致的急性心肌梗死。 (2)心肌异常:如肥厚性心肌病导致的晕厥。 (3)瓣膜的异常:如主动脉瓣狭窄等导致的晕厥。 (4)心包疾病:心包压塞等导致晕厥。 (5)心律失常:各种严重的缓慢性心律失常,如窦停、窦缓、二度二型房室传导阻滞、三度房室传导阻滞等均可导致晕厥,各种快室率的室上性心律失常、室速、室颤等室性心律失常,也可导致晕厥。 (四)各型晕厥的病史有何特点? 1. 神经介导性晕厥:常无基础心脏病史,病程长,反复发作,多有前兆,如视觉、嗅觉的异常,久站于拥挤、闷热的环境为常见诱因。情境性晕厥者可有进食、排便等特殊的诱因。颈动脉窦高敏感综合征者有衣领紧、转头等诱因。 2. 体位性低血压导致的晕厥:多发生于体位变化时,可有自主神经功能不全的病史,如糖尿病、帕金森,应用降压药、利尿药等。 3. 心源性晕厥:可有明确心脏结构或节律异常的病史,可有猝死家族史,晕厥多发生于运动或用力过程中,发生突然,晕厥前可有心悸症状,晕厥后摔伤常较重。 (五)晕厥诊断中用到的检查手段? 1. 心电图:心电图对心源性晕厥者意义重大,如病理性 Q 波提示心梗,QT 间期延长提示 LQT 综合征,ARVC 时可见 Epilison 波等,部分患者可发现二度二型房室传导阻滞、三度房室传导阻滞等心律失常,甚至发现室速、室颤等恶性心律失常。 2. 颈动脉窦按摩:如颈动脉窦按摩诱发心脏停搏>3s,或血压下降>50 mmHg,表示颈动脉窦按摩实验阳性,提示颈动脉窦高敏感综合征。 3. 卧立位血压:卧位转立位的 3 分钟内检测血压的变化,如收缩压下降 ≥ 20 mmHg 或舒张压下降 ≥ 10mmH,或者收缩压下降至低于 90 mmHg,伴或不伴有晕厥者,为卧立位血压实验阳性,提示体位性低血压的诊断。 4. 直立倾斜实验:倾斜体位,必要时可加用硝酸甘油或肾上腺素诱发,阳性结果包括心率抑制性、血压抑制性和混合性,阳性结果提示血管迷走性晕厥。 5. 超声心动和其他心脏影像学检查:超声心动和其他心脏影像学检查,如心脏 CT 和 MRI 等,可提供心脏结构和功能的客观信息,明确有无心肌肥厚、瓣膜狭窄,准确评估射血分数等心脏功能。 6. 心电监测:对于心律失常,尤其发作不频发的心律失常导致的晕厥,长程 Holter,甚至植入式 Holter 可提供更多的诊断信息。 7. 运动实验:运动中出现的二度二型房室传导阻滞或房室传导阻滞,常提示传导系统的病变,即传导阻滞导致的缓慢性心律失常是晕厥的病因。 8. 心脏电生理检查:通过有创电生理检查,可以对缓慢性心律失常及快速性心律失常导致的晕厥进行诊断,并进行危险分层和治疗。 9. 心脏导管:了解冠脉病变,进行缺血再灌注治疗。 (六)各型晕厥如何治疗? 1. 神经介导性晕厥:强调患者的教育,告知患者为良性疾病,避免恐慌,认识晕厥前兆,采取保护措施。对频繁发作影响生活质量及特殊职业者,需进一步治疗。治疗手段包括物理负压训练、倾斜训练、应用β受体阻滞剂、茶碱、SSRI 等药物等。部分心脏抑制型的患者可植入起搏器预防晕厥发作。 2. 体位性低血压:生活方式的调整是治疗的关键。应用弹力袜、多饮水、补充盐分等可起到一定作用。米多君可对部分自主神经功能障碍的患者起到治疗的作用。 3. 心源性晕厥:(1)缓慢性心律失常,如窦停、窦缓、房室传导阻滞等:需植入起搏器治疗。室速、室颤等恶性心律失常导致晕厥者需植入 ICD。部分室上速伴快心室率导致晕厥,如房颤伴预激,可通过导管射频消融进行治疗。(2)冠脉疾病:可通过心导管进行血运重建治疗。(3)心肌病、瓣膜病等心脏结构异常导致的晕厥:针对病因进行手术治疗。
杨剑文 主任医师 湖南省人民医院 神经内科1543人已读 - 精选 急性中风,脑血栓,血管堵塞有什么办法
69岁,男,急性右边肢体活动障碍2小时入院 急诊脑血栓,一旦发现赶紧送医院,最好的药物是静脉溶栓,将血栓溶掉使血管再通,但是这个药物又时间规定,3-4.5小时之内,但是也有溶栓溶不通的,那还有一个办法,用支架把血栓拉出来,就如这个病人
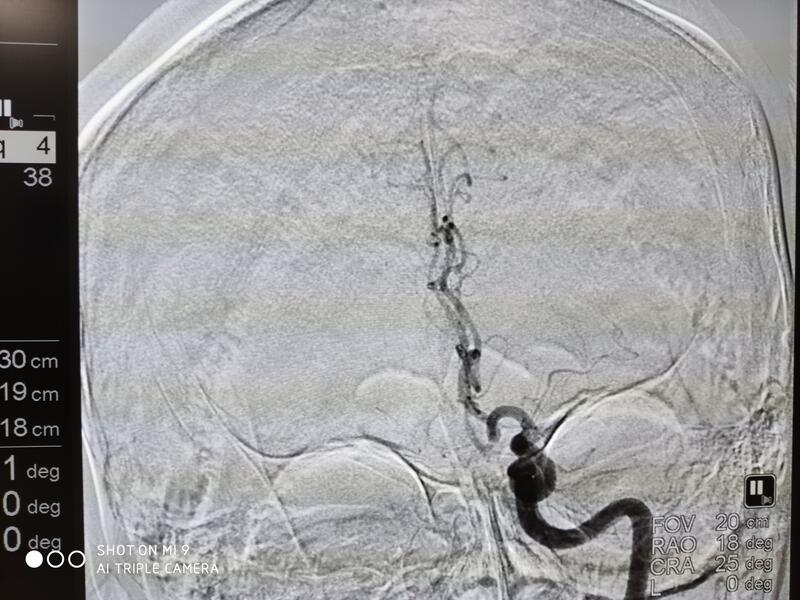 杨剑文 主任医师 湖南省人民医院 神经内科1206人已读
杨剑文 主任医师 湖南省人民医院 神经内科1206人已读 - 医学科普 “中风”真的离年轻人“遥远”吗?
“儿子啊,你怎么啦?你醒醒”在急呼声中,2019年1月9日早上我院急诊科救护车送来一个昏迷不醒的年轻人,测血压180/100mmHG,经头颅CT检查诊断脑干出血,收住我院卒中重症监护室,在重症监护室经积极抢救治疗半月神志转清楚转普通病房康复治疗,现小伙子言语障碍及肢体活动恢复基本正常,遗留平衡障碍。34岁小伙子从鬼门关捡回一条命,也为他平时生活不规律,血压高不重视付出了沉重的代价。 脑中风分脑出血和脑梗死,一般老年人多见,随着人民生活水平的提高及社会压力的增大、工作节奏的增快、年轻人生活不规律、熬夜、亚健康等多种因素,发病年龄趋向年轻化。 基本病因 常见病因是高血压合并小动脉硬化,微动脉瘤或者微血管瘤,其他包括脑血管畸形、脑膜动静脉畸形、淀粉样脑血管病、囊性血管瘤、颅内静脉血栓形成、特异性动脉炎、真菌性动脉炎,烟雾病和动脉解剖变异、血管炎、瘤卒中等。 诱因 用力过猛、气候变化、不良嗜好(吸烟、酗酒、食盐过多,体重过重)、血压波动、情绪激动、过度劳累等为诱发因素。 主要症状 1.言语含糊 2.肢体麻木无力 3.意识障碍 4.头痛头昏 医生建议 1.控制高血压、血糖、冠心病房颤等危险因素,定期体检 2.年轻人生活要规律、尽量少熬夜,劳逸结合,积极参加体育锻炼,定期体检,发现问题及时去医院就诊,一定要重视 3.一旦突然出现上述症状请及时去医院就诊。 4.年轻人也要注意,也可能发生中风。
 杨剑文 主任医师 湖南省人民医院 神经内科901人已读
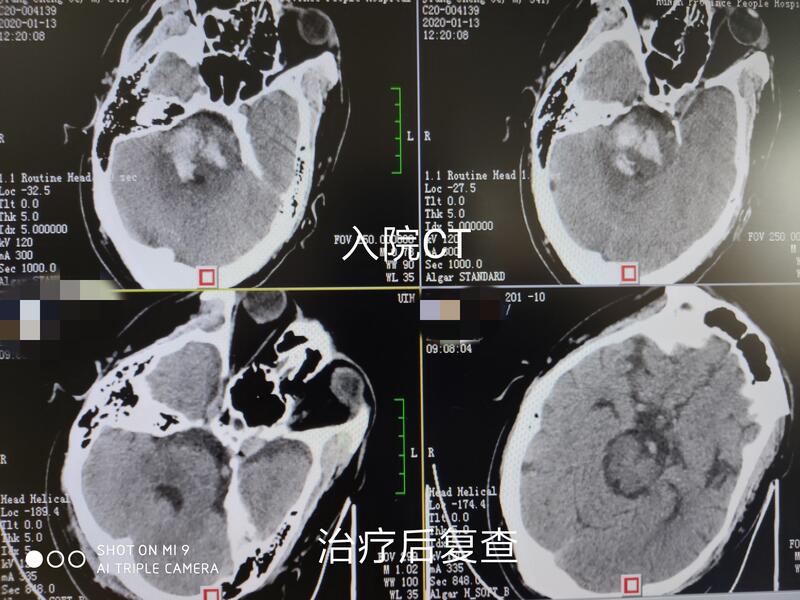
杨剑文 主任医师 湖南省人民医院 神经内科901人已读 - 典型病例 时间就是大脑,特效药和特殊方法都有时间限制——缺血性脑卒中最佳治疗时机
缺血性脑卒中最佳治疗时机:指的是指再通闭塞脑血管,挽救缺血损伤脑组织的最佳时机。 再通闭塞脑血管主要有药物溶栓及血管内介入取栓2种方式。 原则上静脉溶栓最佳时间是起病后3-4.5个小时内,个别情况可以延长到6小时,而血管内介入取栓主要针对大动脉闭塞的卒中患者,要求尽量在发病后6小时内实施,个别病例经影像学评估筛查后可在16~24小时内予以介入取栓治疗。 研究发现,缺血每延长1分钟,就会多190万个脑细胞死亡。这就是为什么说“时间就是大脑,时间就是生命”,早一分钟开通闭塞的动脉,就可能多挽救一部分脑细胞。挽救的脑细胞越多,神经功能障碍越少,预后当然就更好啦。 第二天瘫痪症状完全恢复
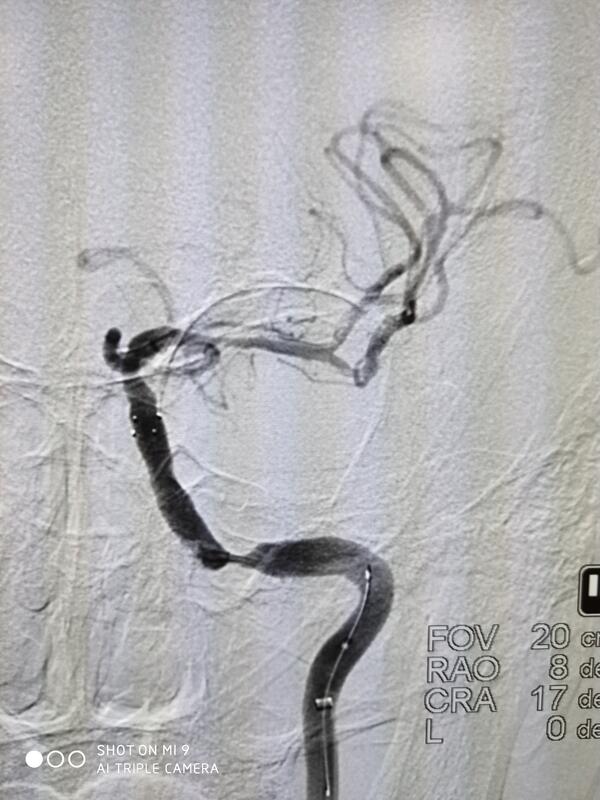 杨剑文 主任医师 湖南省人民医院 神经内科1428人已读
杨剑文 主任医师 湖南省人民医院 神经内科1428人已读 - 论文精选 脑卒中抓住黄金三小时
根据世界中风组织的数据,全球每6人就有1人会罹患卒中,平均每6秒就有1人死于卒中。在我国,脑卒中已成为国民第一大致残和致死疾病,每年约有200万脑卒中患者死亡;到2030年,中国预计将有3,100万脑卒中患者。 脑卒中分为缺血性和出血性两大类,具有高发病率、高致残率、高死亡率、高复发率和高经济负担“五高”特点。 脑卒中抓住三小时黄金救治期 快速判断脑卒中症状是赢得救治时间的关键,如果发现患者脸不对称、口角歪; 两条胳膊平行举起时单侧无力;言语不清,表达困难时,一定要立刻拨打120送医。 “很多人都是因为不能及时就医,耽误了最佳的救治时期。急性脑血管病发病的最初3小时是黄金救治期,如果可以做溶栓治疗或取栓治疗,预后效果很好,有些人在数小时内就可以完全恢复。当然时间赶不及,也不要超出6小时接受治疗,否则就容易留下后遗症影响患者生活质量”。 “急性大血管闭塞性缺血性卒中的治疗,除了基础的药物溶栓外,机械取栓是目前最先进的治疗方法之一。”机械取栓技术无论是开通的成功率、精准性,还是治疗时间窗的优势,都给这类患者的治疗提供了更加有效的手段。 脑卒中救治有绿色通道 “我院非常重视脑卒中绿色通道的建设。脑卒中中心值班医生接到120或患者家属拨打的急救电话后,会第一时间到急诊室等候;一旦患者到达医院,只要判定为急性缺血性脑卒中,立刻启动绿色通道——医生全程陪同患者,不需排队,优先检查、优先化验、在急诊室就能启动溶栓治疗和取栓治疗,这给患者最大限度争取了救治时间。” (湖南省人民医院马王堆院区卒中中心) 防应从三方面入手 邓美英教授说:预防脑血管病首先要从改变生活方式做起,比如限盐、限油(尤其动物油)、戒烟、减少酒精刺激、减少熬夜,做到规律起居饮食;其次本身就有高血压、心脏病、糖尿病的患者都是脑血管病的高危人群,糖尿病可促进动脉硬化,对缺血性脑血管病影响较大,各种心脏病也是脑血管病的诱发因素,所以积极治疗这些疾病就可以预防脑血管病的发生;再者就是某些代谢类疾病也是脑血管病高发因素,也要引起重视。
杨剑文 主任医师 湖南省人民医院 神经内科1725人已读





